Medizinische Zweitmeinungen in Deutschland
Aus dem Netzwerk evidenzbasierte Medizin
Von Susann May, Dr. Barbara Prediger und Prof. Dr. Dawid Pieper im Auftrag des Netzwerks Evidenzbasierte Medizin e. V. (www.ebm-netzwerk.de)
Zweitmeinungen (ZM) zielen darauf ab, die Entscheidungssicherheit von Patient:innen zu stärken, indem sie sie unterstützen, ihre Diagnosen und Behandlungsalternativen besser zu verstehen und Risiken und Nutzen abwägen zu können [1].
So können sie zusätzlich auch die Arzt-Patienten-Kommunikation stärken und die Indikationsstellung durch die Ärzt:innen verbessern. Regionale Unterschiede in Operationshäufigkeiten sind häufig durch verschiedene Schulen und Haltungen von Behandler:innen bedingt [2].
ZM können diesen Unterschieden entgegenwirken. Eine ZM kann formell, das heißt in einem ZM-Programm, oder informell erfolgen. ZM-Programme können sehr unterschiedlich ausgestaltet sein. Gemeinsam haben sie, dass sie einer Struktur folgen und gewissen Regulationen unterliegen, z.B. kann die Einholung der ZM nur bei ausgewiesenen Zweitmeinern möglich sein.
Bereits in den 1970er Jahren wurden erste ZM-Programme in den USA eingeführt. Im Fokus stand dabei die Patientenorientierung und niemals die Beurteilung der Behandelnden [3]. Die ZM sollte eine mögliche Antwort auf Über-, Unter- und Fehlversorgung sein. Es zeigte sich, dass durch ZM-Programme Kosten für nicht notwendige Operationen eingespart werden konnten [4]. In den USA wurde vor allem in den 1970er und 1980er Jahren an der Thematik geforscht und sukzessiv wurden ZM-Programme auch in anderen Ländern wie der Schweiz, den Niederlanden, Israel und Deutschland eingeführt und beforscht.
In Deutschland wird bereits seit über zehn Jahren die ZM zur Absicherung klinischer, labortechnischer, radiologischer, pathologisch-histologischer bzw. -zytologischer Befunde als Qualitätssicherungsmaßnahme genutzt [5].
Im Fachbereich Radiologie, Pathologie und Onkologie tauschen sich Spezialist:innen über Fälle aus. Es gibt hierfür standardisierte Verfahren wie Tumorboards. Diese Maßnahmen stellen keine reguläre ZM dar, sollen der Vollständigkeit halber allerdings hier thematisiert werden. Die Tumorboards sollen im Gegensatz zum traditionellen Ansatz der ZM vor allem die Beurteilung eines Befundes sichern. Eine Therapieentscheidung folgt daraus nicht. Außerdem werden diese Verfahren von Expert:innen initiiert und nicht von Patient:innen. Ein Einbezug von Patientenbedürfnissen, die eine Therapieentscheidung beeinflussen, ist hier nicht vorgesehen. Im Folgenden wird ausschließlich die patienteninitiierte ZM betrachtet.
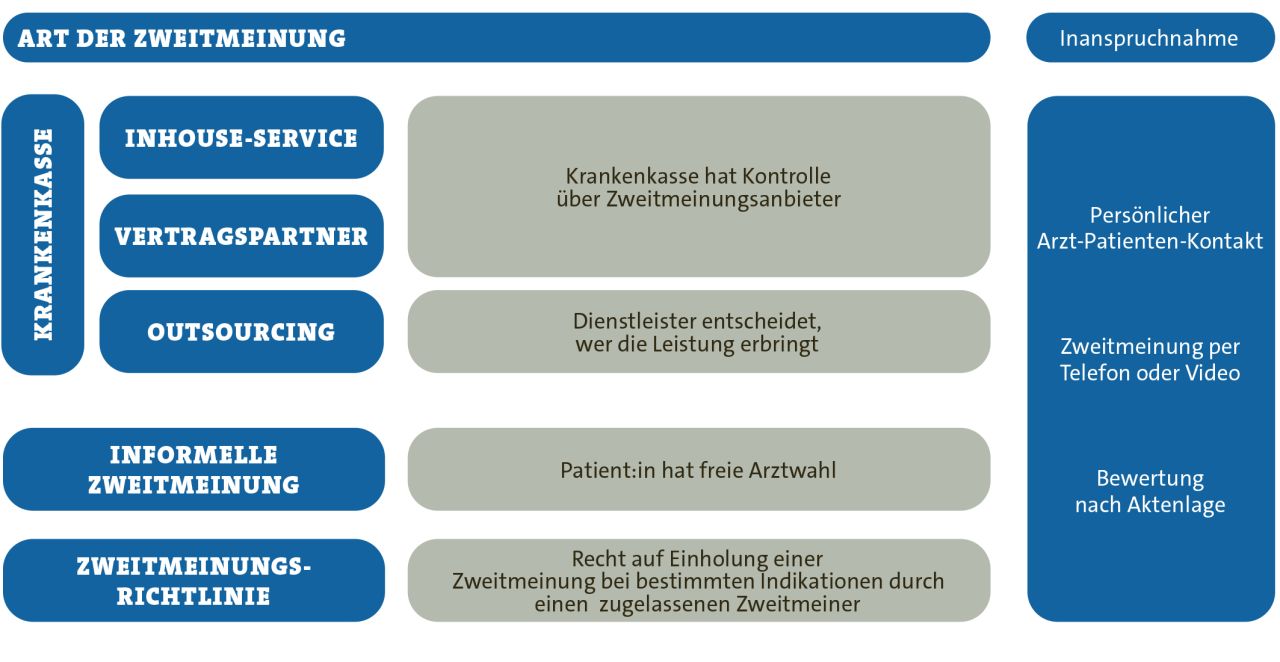
Es zeigte sich, dass in Deutschland die ZM vor allem bei onkologischen wie auch geplanten orthopädischen Eingriffen eine hohe Relevanz für Patient:innen hat [6]. Dabei können sich die Art der ZM und die Art der Inanspruchnahme einer ZM unterscheiden. Die ZM kann somit innerhalb eines persönlichen Arzt-Patienten-Kontakts in Form eines Gesprächs, telemedizinisch oder nach Aktenlage erfolgen. Die nachstehende Abbildung 1 illustriert die verschiedenen Arten und Möglichkeiten der Inanspruchnahme von ZM in Deutschland.
Krankenkassen (insbesondere die großen) haben teilweise ihre eigenen ZM-Programme, die sie ihren Versicherten anbieten. Überwiegend sind diese in der Onkologie und Orthopädie anzufinden. Diese können sehr unterschiedlich ausgestaltet sein, was die Vergleichbarkeit erschwert. Krankenkassen können dabei mit selbst ausgewählten Leistungsanbieter:innen kooperieren oder aber auch die Leistung bei Drittanbietern einkaufen [7]. Diese übernehmen dann die gesamte Abwicklung und die Krankenkasse vergütet einen Drittanbieter. Interessanterweise haben sich in diesem Bereich telemedizinische Zweitmeinungsanbieter etabliert.
Mehr Transparenz über das jeweilige Leistungsangebot und damit verbundene Qualität wäre wünschenswert. Für nur sehr wenige ZM-Programme liegen Evaluationen vor. Das Interesse der Krankenkassen an eigenen ZM-Programmen ist seit der ZM-Richtlinie (Zm-RL) zurückgegangen.
ABB. 1: ARTEN UND INANSPRUCHNAHME VON ZM IN DEUTSCHLAND
Auf der anderen Seite ist das Einholen einer sogenannten informellen ZM eine gängige Praxis unter Patient:innen. Diese informelle ZM unterscheidet sich von einem strukturierten ZM-Programm dadurch, dass sie nicht reguliert ist (z.B. durch die Krankenversicherung) und sich in der Leistungsabrechnung nicht als solche wiederfindet.
Daher ist auch keine zuverlässige Aussage darüber zu treffen, wie hoch die Inanspruchnahme einer informellen ZM in Deutschland ist. Durch die freie Arztwahl für gesetzlich Versicherte können Patient:innen weitere Ärzt:innen der gleichen Fachrichtung für eine ZM (oder auch Dritt-, Viertmeinung usw.) ohne den Leistungserbringenden zwingendermaßen davon zu berichten, dass es sich um eine ZM handelt, aufsuchen.
Eine Befragung von Patient:innen mit einer orthopädischen Indikation zeigte jedoch, dass Patient:innen, die vermutlich großteils eine informelle ZM einholten, offen kommunizierten, dass es sich um eine ZM handle (>90%) [8]. Gleichzeitig nehmen Patient:innen aber auch die Konsultation von Angehörigen oder Bekannten, die im Gesundheitsbereich tätig sind, als ZM wahr.
Eine weitere Möglichkeit, eine ZM einzuholen, ermöglicht die Zweitmeinungsrichtlinie (Zm-RL). Die Zm-RL wurde in Deutschland im Dezember 2018 eingeführt und regelt den Anspruch auf eine ärztliche ZM. Sie enthält detaillierte Bestimmungen und Vorgaben für die Durchführung des gesetzlichen Zweitmeinungsverfahrens [9].
Die Richtlinie wurde mit dem Ziel eingeführt, die Qualität der medizinischen Versorgung zu verbessern, indem sie den gesetzlich versicherten Patient:innen vor bestimmten geplanten Operationen ermöglicht, eine unabhängige ärztliche ZM in Anspruch zu nehmen. Dabei soll die ZM die Patient:innen bei der Entscheidungsfindung für oder gegen einen Eingriff unterstützen und gleichzeitig medizinisch nicht notwendige Indikationsstellungen und Eingriffe vermeiden.
In der Richtlinie ist festgelegt, für welche Indikationen ein Anspruch auf eine ZM besteht. Abbildung 2 illustriert die Historie der Aufnahme der einzelnen Indikationen.
ABB. 2: HISTORIE DER IN DER RL AUFGENOMMEN EINGRIFFE
Das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) hat Eingriffe und Eingriffsgruppen, bei denen Patient:innen von einem Zweitmeinungsverfahren besonders profitieren könnten, identifiziert [10], und der G-BA nimmt jährlich ungefähr zwei neue Indikationen in die Zm-RL auf.
Sofern der oder die behandelnde Ärzt:in eine richtlinienrelevante Indikation stellt, muss er/sie den/die Patient:in über das Recht auf Einholung einer ZM hinweisen und muss diverse Aufklärungspflichten berücksichtigen. Patient:innen können sich anschließend eine ZM bei einem zugelassenen Zweitmeiner einholen.
Die Richtlinie enthält Kriterien für die Zulassung zum Zweitmeiner, wie bspw. eine mindestens fünfjährige Facharzttätigkeit oder das Vorliegen einer Weiterbildungsbefugnis. Der Zweitmeiner muss den/ die Patient:in mündlich über den empfohlenen Eingriff, mögliche Alternativtherapien oder Behandlungsmöglichkeiten aufklären.
Zweitmeiner können die ZM auf der Grundlage der ärztlichen Befundunterlagen abgeben oder, falls notwendig, weitere Untersuchungen durchführen.
Momentan wird die Zm-RL in einem Projekt multiperspektivisch evaluiert [11]. Die Evaluation beinhaltet qualitative und quantitative Patientenbefragungen, qualitative und quantitative Ärztebefragungen, Interviews mit relevanten Stakeholdern, eine Analyse von Krankenhaus-Qualitätsberichten und Daten der Kassenärztlichen Vereinigungen sowie Landesärztekammern und eine Krankenkassenroutinedatenanalyse. Die Ergebnisse der verschiedenen Datenerhebungen werden anschließend trianguliert.
Ziel der Evaluation ist es zu überprüfen, inwieweit die Richtlinie ihre Ziele der Unterstützung bei der Entscheidungsfindung sowie der Vermeidung medizinisch nicht notwendiger Indikationsstellungen und Eingriffen erreichen kann und ob die Umsetzung so wie in der Richtlinie intendiert erfolgt. Die Ergebnisse werden zum Ende des Jahres 2023 erwartet.
Hinweise, dass die Umsetzung der Zm-RL noch nicht so wie beabsichtigt umgesetzt wird [12, 13], hat bereits das Innovationsfondsprojekt “ZWEIT - Bestandsaufnahme und Bedarfsanalyse von medizinischen Zweitmeinungsverfahren in Deutschland” [14] (https://www.mhb-fontane.de/zweit.html) aufgezeigt. Das Projekt untersuchte die Charakteristika von ZM-Programmen sowie die sich daraus ergebenden Bedürfnisse und Wünsche aus Sicht der (potenziellen) Nutzer:innen und der Ärzt:innen sowie Fachgesellschaften.
Die Ergebnisse der verschiedenen Teilstudien zeigen, dass eine persönlich erbrachte ZM sowohl von Patient:innen als auch von der Gesamtbevölkerung als das Ideal angesehen werden. Darüber hinaus werden auch andere Arten der Zweitmeinungserbringung, wie die asynchrone, telemedizinische ZM als zufriedenstellend bewertet [15].
Telemedizinische ZM könnten zusätzlich geeignet sein, Versorgungslücken wie eine eingeschränkte Mobilität der Patient:innen oder mangelnde Terminmöglichkeiten bei Fachärzt:innen, zu überbrücken. In der Versorgungsrealität wird neben der Inanspruchnahme einer ZM im Rahmen von Zweitmeinungsprogrammen der Krankenversicherungen oder telemedizinischen Zweitmeinungsanbietern oftmals die Inanspruchnahme der informellen ZM beobachtet, wobei anzumerken ist, dass einem Großteil der Befragten keine strukturierten ZM-Angebote bekannt waren.
Umgekehrt hätte jedoch indikationsübergreifend Interesse an ZM-Angeboten bestanden [16]. Insbesondere Patient:innen, die eine Empfehlung für einen Eingriff erhalten haben, sind nicht ausreichend informiert über das Instrument der ZM. Patient:innen sind oftmals mit dem Konzept der ZM nicht vertraut und interpretieren beispielsweise einen Arztwechsel oder Prä-Operationsgespräche in Kliniken als ZM [17].
Ein zentrales Ergebnis der ZWEIT-Studie ist, dass es keine „One-fits-all-Lösung“ gibt, die allen Bedarfen gerecht wird, sodass den unterschiedlichen ZM-Bedarfen mit unterschiedlichen Angeboten begegnet werden sollte.
Inwieweit ZM effektiv sind, ist eine offene Frage, die noch weiter spezifiziert werden sollte, um zu konkretisieren für wen und wann eine ZM sinnvoll sein kann.
Es herrscht bisher auch kein Konsens darüber, was eigentlich mit der ZM verbessert werden sollte. Wenn es um eine Steigerung der Entscheidungssicherheit geht, dann lässt sich auch argumentieren, dass eine ZM gar nicht notwendig sei, sofern die Erstversorgung und Arzt-Patienten-Kommunikation alle Fragen ausreichend beantwortet. Insofern kann die ZM auch als eine Maßnahme zur Korrektur der aktuellen Versorgungsprobleme (z.B. zu wenig Zeit pro Patient:in) gesehen werden – in einem perfekten System bräuchte man diese nicht. Da das aber eine Illusion bleiben wird, bedarf es mehr Anstrengungen zu eruieren, für welche Patient:innen das Angebot einer ZM überhaupt relevant sein könnte.
Dies ist wichtig für die Praxis, während auf gesellschaftlicher Ebene Aufklärung über die Möglichkeit, sich eine ZM einzuholen, gesteigert werden sollte, damit unsichere Patient:innen bei ihrer Entscheidungsfindung gezielt unterstützt werden können.
SUSANN MAY
Akademische Mitarbeiterin am Zentrum für Versorgungsforschung, Medizinische Hochschule Brandenburg (Theodor Fontane)
DR. RER. MEDIC. BARBARA PREDIGER
Abteilungsleitung Evidenzbasierte Versorgungsforschung, IFOM - Institut für Forschung in der Operativen Medizin, Universität Witten/Herdecke
PROF. DR. RER. MEDIC. DAWID PIEPER
Leiter des Zentrums für Versorgungsforschung, Medizinische Hochschule Brandenburg (Theodor Fontane), und des Instituts für Versorgungs- und Gesundheitssystemforschung, Fakultät für Gesundheitswissenschaften Brandenburg, Medizinische Hochschule Brandenburg (Theodor Fontane)
Korrespondenzadresse:
Susann May
Zentrum für Versorgungsforschung Brandenburg, Medizinische Hochschule Brandenburg (Theodor Fontane)
Seebad 82/83, 15562 Rüdersdorf
Tel: 03391 / 39 145 91
E-Mail: susann.may@mhb-fontane.de
Literatur:
[1] Hillen MA, Gutheil CM, Smets EMA, Hansen M, Kungel TM, Strout TD, Han PKJ. The evolution of uncertainty in second opinions about prostate cancer treatment. Health Expect. 2017 Dec;20(6):1264-1274. doi: 10.1111/hex.12566. Epub 2017 May 18. PMID: 28521078; PMCID: PMC5689232.
[2] Birkmeyer JD, Reames BN, McCulloch P, Carr AJ, Campbell WB, Wennberg JE. Understanding of regional variation in the use of surgery. Lancet. 2013 Sep 28;382(9898):1121-9. doi: 10.1016/S0140-6736(13)61215-5. PMID: 24075052; PMCID: PMC4211114.
[3] Grafe WR, McSherry CK, Finkel ML, McCarthy EG. The Elective Surgery Second Opinion Program. Ann Surg. 1978 Sep;188(3):323-30. doi: 10.1097/00000658-197809000-00007. PMID: 686898; PMCID: PMC1396964
[4] Ruchlin HS, Finkel ML, McCarthy EG. The efficacy of second-opinion consultation programs: a cost-benefit perspective. Med Care. 1982 Jan;20(1):3-20. doi: 10.1097/00005650-198201000-00002. PMID: 6804722.
[5] Helpap B, Oehler U. Bedeutung der Zweitmeinung bei Prostatabiopsien [Importance of second opinions on histology of prostate biopsy specimens]. Pathologe. 2012 Mar;33(2):103-12. German. doi: 10.1007/s00292-011-1462-y. PMID: 22033652.
[6] Könsgen N, Prediger B, Schlimbach A, Bora AM, Hess S, Caspers M, Pieper D. Attitude toward second opinions in Germany - a survey of the general population. BMC Health Serv Res. 2022 Jan 15;22(1):76. doi: 10.1186/s12913-021-07422-z. PMID: 35033078; PMCID: PMC8760563.
[7] Könsgen N, Prediger B, Bora AM, Glatt A, Hess S, Weißflog V, Pieper D. Analysis of second opinion programs provided by German statutory and private health insurance - a survey of statutory and private health insurers. BMC Health Serv Res. 2021 Mar 9;21(1):209. doi: 10.1186/s12913-021-06207-8. PMID: 33750368; PMCID: PMC7941885.
[8] Keles Y, Traxel L, Prediger B, Caspers M, Pieper D, Könsgen N. Die (informelle) Zweitmeinung - eine präoperative Befragung orthopädischer Patient:innen. 24. Jahrestagung des Netzwerks Evidenzbasierte Medizin. Potsdam, 22.-24.03.2023. Düsseldorf: German Medical Science GMS Publishing House; 2023. doi: 10.3205/23ebm091
[9] Gemeinsamer Bundesausschuss. Richtlinie des Gemeinsamen Bundesausschusses über die Konkretisierung des Anspruchs auf eine Unabhängige Ärztliche Zweitmeinung Gemäß § 27b Absatz 2 des Fünften Buches Sozialgesetzbuch (SGB V). 2018. Available online: https://www.g-ba.de/downloads/62-492-2349/Zm-RL2020-10-15iK-2021-01-12.pdf (Accessed on 2 Apr 2021).
[10] IQWiG. Auswahl von Eingriffen für das Zweitmeinungsverfahren nach § 27b SGB V. 2021. Available online: https://www.iqwig.de/download/v20-01zweitmeinungrapid-report_v1–0.pdf (Accessed on 30 Aug 2021).
[11] Homepage EvaZweit. Available online: https://www.mhb-fontane.de/evazweit.html (Accessed on 5 Jan 2022)
[12] Neugebauer et al.: „Status quo und Perspektiven der Zweitmeinung“, in „Monitor Versorgungsforschung“ (04/22), S. 50-53. http://doi.org/10.24945/MVF.04.22.1866-0533.2426.
[13] May S, Bruch D, Muehlensiepen F, Ignatyev Y, Neugebauer E, Ronckers C, von Peter S. Physicians' Perspectives on the Implementation of the Second Opinion Directive in Germany-An Exploratory Sequential Mixed-Methods Study. Int J Environ Res Public Health. 2022 Jun 17;19(12):7426. doi: 10.3390/ijerph19127426. PMID: 35742675; PMCID: PMC9224158.
[14] Bruch D, May S, Prediger B, Könsgen N, Alexandrov A, Mählmann S, et al. Second opinion programmes in Germany: a mixed-methods study protocol. BMJ Open. 2021;11(2):e045264. https://doi.org/10.1136/bmjopen-2020-045264 PMID: 33568378; PMCID: PMC7878127.
[15] Könsgen N, Prediger B, Schlimbach A, Bora AM, Weißflog V, Loh JC, et al. Telemedical second opinions in Germany: a customer survey of an online portal. Telemed J E Health. 2022. https://doi.org/10.1089/tmj.2022.0070 Epub ahead of print. PMID: 35394825.
[16] Könsgen N, Prediger B, Schlimbach A, Bora AM, Hess S, Caspers M, et al. Attitude toward second opinions in Germany - a survey of the general population. BMC Health Serv Res. 2022;22(1):76. https://doi.org/10.1186/s12913-021-07422-z PMID: 35033078; PMCID: PMC8760563.
[17] May, S., Bruch, D., Muehlensiepen, F. Prediger B., Pieper D., Ronckers C., von Peter S., Neugebauer E. Second opinion opportunity declined: patient typology and experiences regarding the decision-making process preceding elective surgeries in Germany. BMC Health Serv Res 22, 1329 (2022). https://doi.org/10.1186/s12913-022-08742-4.